Kayra Rocha, mãe da Kyara, e Alessandra Ferreira, mãe do Arthur, transformaram suas vidas para buscar o medicamento para o tratamento da atrofia muscular espinhal (AME) custa R$ 12 milhões e só pode ser ministrado em crianças de até 2 anos – Elas se dedicam integralmente à corrida contra o tempo – ARQUIVO PESSOAL/ MONTAGEM HUFFPOST
Primeiro vem a percepção de que algo pode estar diferente no desenvolvimento motor do bebê. Da dúvida, se segue a investigação e, então, o diagnóstico que vira a vida da família de ponta-cabeça. A história das mães e pais que descobrem que os filhos têm AME (Atrofia Muscular Espinhal) é parecida, assim como a luta e a corrida contra o tempo que vêm imediatamente na sequência.
Tem sido assim com os pais dos pequenos Kyara Lis, de um ano e um mês, e Arthur Belo, de um ano e dez meses. O Zolgensma, medicamento gênico mais eficaz para frear a doença degenerativa, é também considerado o “remédio mais caro do mundo” e só pode ser aplicado, com uma dose única, até os 2 anos de idade. Além disso, a cada dia que passa, a AME compromete os movimentos um pouco mais.
“Ela perde neuromotores a cada dia. Essas células não se regeneram, o que você perde, você não ganha mais. A gente busca usar sempre a frase ‘quem tem AME tem pressa’”, diz a advogada Kayra Rocha, 39, mãe da Kyara.
A urgência mencionada por Kayra chegou em junho deste ano, com o diagnóstico em meio à pandemia do novo coronavírus. Agora ela tem mais 8 meses para arrecadar cerca de R$ 12 milhões (US$ 2,1 milhões) para que a filha tenha acesso ao Zolgensma. Em agosto, o registro do medicamento foi aprovado pela Anvisa (Agência Nacional de Vigilância Sanitária) para aplicações em crianças de até dois anos e portadoras da AME tipo 1, a mais grave.
“Ela perde neuromotores a cada dia. Essas células não se regeneram, o que você perde, você não ganha mais” (Kayra Rocha, 39, mãe de Kyara Lis, portadora da AME).
Segundo a Anvisa, a droga pode melhorar a sobrevivência dos pacientes, reduzir a necessidade de ventilação permanente para respirar e alcançar marcos de desenvolvimento motores, até então paralisados pela doença.
Segundo especialistas ouvidos pelo HuffPost, ainda faltam estudos que comprovem a desejada eficácia a longo prazo do medicamento, mas a aprovação da droga se dá pela urgência. Outra questão é o alto custo do remédio, que não é disponibilizado pelo SUS (Sistema Único de Saúde) e faz com que famílias como a de Kayra busquem meios judiciais para tentar ter acesso ao medicamento e a todo o suporte médico necessário.
A doença, que é rara, é causada pela alteração do gene que codifica a proteína SMN (survival motor neuron), molécula necessária para a sobrevivência do neurônio motor, responsável pelo controle do movimento muscular. Entre os sintomas estão fraqueza, hipotonia, atrofia e paralisia muscular progressiva. Kayra conta que, quando bebê, Kyara demorou a ficar “durinha” – termo usado quando o bebê consegue se erguer –, tinha tremores e seu corpo estalava.
Yara Lis durante uma das sessões de terapia que faz por semana. Sem esses tratamentos, outro remédio, o Spinraza, que adia a progressão da doença, não funciona – ARQUIVO PESSOAL
“Eu achava muito estranho, inclusive em comparação com quando as minhas outras filhas eram bebês. Mas achava que era algo do desenvolvimento da Kyara”, conta. “Tirando os tremores e os estalos, a gente não percebia mais nada. E hoje eu vejo que, toda vez que eu colocava ela de bruços para engatinhar e ela chorava muito, ali já era um pedido de socorro.”
Dados mostram que a doença atinge 1 em cada 10 mil nascidos, ou seja, cerca de 300 crianças por ano no Brasil. A AME tipo 1, considerada a mais grave e que pode levar a óbito, é a que pode ser tratada com o Zolgensma. Este tipo da doença atinge de 45% a 60% do total de portadores da enfermidade.
“Quando eu soube, chorei por três dias. Eu tenho mais três filhas e passa um filme pela sua cabeça, sabe? Eu falei: ‘meu Deus do céu, o que vai ser da minha vida?’”, lembra Kayra que, dias depois, conversou com amigos e criou uma campanha virtual para arrecadar doações. “Costumo dizer que decidi lutar que nem uma leoa.” Desde o final de junho, a campanha #cureakyara já arrecadou R$ 3 milhões.
“Eu tenho mais três filhas e passa um filme pela sua cabeça, sabe? Eu falei: ‘meu deus do céu, o que vai ser da minha vida?” (Kayra Rocha, 39, mãe de Kyara Lis, portadora da AME)
Em pouco mais de dois meses do diagnóstico, a família de Águas Claras (DF) conseguiu que o plano de saúde fornecesse, via judicialização, um outro medicamento de alto custo chamado Spinraza, que retarda a progressão da doença, mas não age no tratamento. Em 2019, o medicamento foi incorporado ao SUS (Sistema Único de Saúde), mas em quantidades limitadas.
Hoje, segundo a Associação Unidos pela Cura da AME, a dose do medicamento custa cerca de R$ 300 mil para a compra direta. As doses deste medicamento são aplicadas durante dois anos —seis no primeiro ano e três no segundo. Ele é aplicado na medula com intervalos de 14, 28 e 60 dias.
A família de Kyara entrou com processo e teve acesso ao medicamento negado pelo SUS. Segundo Kayra, as aplicações da droga, assim como os profissionais que tratam da bebê são cobertos pelo plano de saúde, via judicialização.
Desde julho, além das doses do remédio, Kyara faz sessões diárias de fisioterapia e fonoaudiologia, além de terapia ocupacional duas vezes por semana e acompanhamento com especialistas. Sem esse acompanhamento, o remédio não funciona sozinho, apontam especialistas ouvidos pela reportagem.
Corrida contra o tempo
O drama vivido após o diagnóstico da AME é comum, em especial, às mães, que costumam ser as principais responsáveis pelo cuidado com os bebês. Desde fevereiro de 2019, quando o diagnóstico de seu filho Arthur deu positivo, a moradora do Grajaú (SP) Alessandra Ferreira, 28, deixou seu emprego e mudou de vida para se dedicar à busca pelo tratamento.
Arthur Belo nasceu em novembro de 2018 e foi diagnosticado com AME aos três meses de idade – ARQUIVO PESSOAL.
“Ele tinha apenas três meses [quando foi diagnosticado]. Ele já tinha as mãozinhas viradas para dentro, e engasgava muito quando mamava. Mas eu achava que era algo tratável”, conta Alessandra. “Eu era outra pessoa. Eu tive que sair do trabalho. O tempo é integral cuidando do Arthur. Porque é assim: uma hora ele está bem e, do nada, ele passa mal e preciso socorrer.”
Aos cinco meses, Arthur teve uma parada cardiorrespiratória e ficou três meses internado. Desde então, ele é dependente de aparelhos para respirar e se alimentar. “Ele ficou muito tempo deitadinho no hospital, né? Então isso fez com que potencializasse a perda dos movimentos”, diz Alessandra, que precisou se acostumar com a presença de médicos e enfermeiros em casa.
“A doença não espera. Como uma medicação que pode mudar a vida de uma criança tem um valor desses?” – (Alessandra Ferreira, 28, mãe de Arthur Belo)
Assim como Kyara, Arthur toma o Spinraza, faz os tratamentos auxiliares de fisioterapia, fonoaudiologia e terapia ocupacional, e os valores são cobertos pelo plano de saúde da família, que também passou por um processo de judicialização. “Tudo o que a gente tem é pelo plano. Depois de seis doses, a gente vê pouca evolução, mas vê. Ele consegue mexer bem a cabeça e os bracinhos, por exemplo. Coisa que depois da internação era impossível.”
Em 8 de novembro, daqui a dois meses, ele completará dois anos, idade limite para tomar o medicamento que pode mudar seu futuro.
“Muitas vezes eu já cheguei a me perguntar se a culpa era minha”, desabafa Alessandra, que também é mãe de Nicole, de 11 anos. A filha mais velha é quem a ajuda com Arthur enquanto o marido trabalha como autônomo fora de casa. “Quando a gente tem o diagnóstico, vem um medo muito grande. As famílias sentem muito, mas tudo pesa para o lado da mãe. Tudo sou eu.”
No final de agosto, a campanha “Ame Arthur Belo” contabilizou R$ 2,5 milhões, valor ainda bem longe da meta. “Começamos a campanha em outubro de 2019, quando tivemos conhecimento do medicamento”, conta.
“A gente tem esperança. Mas parece que a cada dia o tempo passa mais rápido. A doença não espera. Como uma medicação que pode mudar a vida de uma criança tem um valor desses?”, questiona a mãe de Arthur.
“Muitas vezes eu já cheguei a me perguntar se a culpa era minha. Quando a gente tem o diagnóstico, vem um medo muito grande”. (Alessandra Ferreira, 28, mãe de Arthur Belo)
Por que o acesso ao Zolgensma é tão difícil?
Segundo especialistas em bioética, genética e ex-integrantes do Ministério da Saúde, o custo elevado do remédio se deve à alta tecnologia envolvida em seu desenvolvimento e sua produção, algo comum aos chamados “medicamentos gênicos”. Interesses mercadológicos e falta de concorrência também influenciam no preço do medicamento.
Cada dose do Zolgensma, fabricado pela farmacêutica norte-americana Novartis, custa cerca de US$ 2,125 milhões – aproximadamente R$ 12 milhões na cotação do momento – nos Estados Unidos. Contudo, ainda não é possível determinar se o composto chegará ao Brasil pelo seu valor de mercado estipulado no exterior.
Veja como ajudar
Conheça mais sobre a campanha da Kyara Lis no perfil cureakyara no Instagram ou pelo site www.cureakyara.com.br
Conheça mais sobre a campanha do Arthur Belo no perfil amearthurbelo no Instagram.
Mesmo antes da regulamentação pela Anvisa, o presidente Jair Bolsonaro já havia zerado a alíquota de importação do medicamento. Porém, o preço ainda está sendo discutido pela Câmara de Regulação do Mercado de Medicamentos, composta também pelos ministérios da Justiça, Economia e Saúde.
O HuffPost questionou o Ministério da Saúde sobre o andamento do processo, mas não obteve resposta até o momento da publicação deste texto.
A droga foi registrada pelo FDA (Food and Drugs Administration), nos Estados Unidos, em 2019, em uma decisão sucedida por denúncias e investigação por manipulação de dados. A agência chegou a falar em responsabilizar cível e criminalmente a Novartis, laboratório que desenvolve o medicamento. No entanto, o FDA afirmou em maio de 2020 que o medicamento é seguro e não puniu a empresa. O órgão diz que não tem ingerência sobre o preço, apenas sobre sua aprovação.
Em nota, a Anvisa afirma que os estudos realizados até o momento com o Zolgensma “demonstraram que uma aplicação única do produto pode melhorar a sobrevivência dos pacientes, reduzir a necessidade de ventilação permanente para respirar e alcançar marcos de desenvolvimento motores” e afirma que os efeitos colaterais são considerados controláveis.
O Zolgensma obteve o registro na Anvisa para o tratamento de pacientes pediátricos diagnosticados com AME do tipo 1, com até 2 anos de idade – ERIC VANDEVILLE VIA GETTY IMAGES.
Os benefícios do Zolgensma, segundo a agência, são superiores aos seus riscos, o que justifica seu registro no Brasil. “No entanto, por ser uma terapia gênica inovadora, foi aprovado um registro de caráter excepcional. Isso significa que estudos adicionais devem ser realizados pela empresa para a confirmação de sua eficácia e segurança em longo prazo”, diz a Anvisa em nota.
Sobre o processo, a Anvisa diz que o” produto também foi avaliado, em relação à biossegurança de organismos geneticamente modificados, pela Comissão Nacional Técnica de Biossegurança (CTNBio), que se manifestou igualmente favorável à sua aprovação no País”.
Questões envolvendo a incorporação do remédio ao SUS
O registro pela Anvisa é um dos primeiros passos para a discussão sobre a incorporação do Zolgensma pelo SUS, mas o altíssimo valor da medicação levanta um dilema quanto ao orçamento.
“Se metade dessas crianças [cerca de 150, do total de 300 que são acometidas por ano no País] tiverem acesso à medicação, nós estamos falando em 10% do orçamento do SUS”, observa Henderson Fürst, presidente da Comissão Especial em Bioética e Biodireito do Conselho Federal da OAB.
Neste cenário, o custo do medicamento pelo SUS ao preço praticado nos EUA seria de R$ 1,8 bilhão ao ano. Caso o Zolgensma seja incorporado por este valor, representará três vezes o acordado pelo governo brasileiro para produzir 30,5 milhões de doses de vacina para covid-19 atualmente em teste no País.
– Desde 2019, o Spinraza é um dos medicamentos para o tratamento da AME que está disponível no SUS – PICTURE ALLIANCE VIA GETTY IMAGES.
Adriano Massuda, professor da FGV-SP, ex-secretário de Saúde de Curitiba e ex-secretário de Ciência, Tecnologia e Insumos Estratégicos do Ministério da Saúde, diz que uma solução seria justamente fazer consórcios internacionais, como se faz para a compra de vacinas, o que poderia diminuir seu custo.
“A melhor maneira de lidar com isso seria fazer com esses medicamentos gênicos o que já fazemos com compra de vacinas, quando os países fazem consórcios internacionais para realizar a transação”, afirma.
Massuda defende que, assim, a escala de compra desses insumos seria aumentada, o que faria que os governos tivessem mais poder de negociação do valor desses medicamentos com a indústria farmacêutica. “Essa é uma alternativa mais inteligente, mais razoável, do que você partir logo para uma quebra de patente, por exemplo, que não seria o caso.”
Existe, ainda, uma modalidade de compra de medicamentos de alto custo chamada “compartilhamento de risco com a indústria”. Neste caso, o governo se dispõe a arcar com grandes quantidades do medicamento apenas se a melhora dos pacientes atendidos for comprovada a longo prazo – algo que testes com o Zolgensma ainda não apresentaram, segundo a Anvisa.
Este tipo de avaliação e negociação é feita pela Conitec (Comissão Nacional de Incorporação de Tecnologias no Sistema de Saúde), que é subsidiada ao Ministério da Saúde. O HuffPost enviou questionamentos ao órgão sobre esse tipo de compra, mas não obteve respostas até o momento.
″É preciso uma estratégia constante para lidar com doenças raras e com medicamentos de alto custo. Isso deveria ser rotina”, pontua Massuda, da FGV. “Eu acho que o que falta no Brasil é estratégia para trazer esses medicamentos, que é com pandemia ou sem pandemia. Se não nos prepararmos para isso, vamos chegar à judicialização, que é a pior forma de resolver.”
No caso dos pais de crianças com AME, entrar na Justiça é muitas vezes a única alternativa, diante da idade limite para o uso da medicação.
Henderson Fürst, no entanto, aponta para o seu impacto. “Poucos lugares do mundo têm esse sistema de judicialização do sistema de saúde pública como nós temos no Brasil. Em alguns países é até estranho quando se fala que o juiz pode mandar que o SUS forneça um tratamento específico sem antes conferir o orçamento e a eficácia”, diz.
Segundo estudo realizado pelo Insper, sob encomenda do CNJ (Conselho Nacional de Justiça), o número de ações judiciais relativas à saúde no Brasil aumentou 130% entre 2008 e 2017, um crescimento muito mais rápido que o observado no volume total de processos (50%). As demandas de medicamentos aparecem em 73,8% dos casos. Os importados são 11% deles.
Em março de 2020, o tema voltou a ser debatido pelo STF (Supremo Tribunal Federal). Ministros compreenderam que, em casos de remédios de alto custo não disponíveis no sistema, o Estado pode ser obrigado a fornecê-los, desde que comprovadas a extrema necessidade e a incapacidade financeira de aquisição. O entendimento também considera que o Estado não pode ser obrigado a fornecer fármacos não registrados na Anvisa.
‘A gente tem que lutar para conseguir o diagnóstico precoce’
Enquanto não há uma facilitação no acesso ao medicamento, famílias correm contra o tempo, arrecadam dinheiro de forma autônoma e contam com a sorte. “A minha luta hoje é mostrar para qualquer um que todo mundo faz diferença na vida da minha filha”, afirma Kayra.
“Eu acho que a AME deveria mobilizar uma luta social, sabe? A gente tem que lutar para incluir o diagnóstico precoce. Tentar conscientizar as pessoas de quanto o medicamento é importante e é o único capaz de impedir a doença. Ela deveria ter tomado desde que nasceu”, defende Kayra. “Hoje sou eu que tenho uma filha com a doença, amanhã pode ser outra mãe. Se a doença é descoberta precocemente, pode ser que ela nem se manifeste”, diz.
O diagnóstico precoce ao qual a mãe de Kyara se refere é o teste genético que identifica a AME. A luta, defendida por toda a comunidade de pessoas portadoras da doença, é que o exame deveria ser realizado junto com o chamado “teste do pezinho” nas redes pública e particular.
Mayana Katz, bióloga molecular e geneticista, diretora do Centro de Pesquisas sobre o Genoma Humano da USP, defende que “quanto antes [iniciar] o tratamento, melhor o resultado”. Porém, a médica diz que, mesmo com os testes, é imprescindível ter acesso ao tratamento.
“Existe uma pressão para fazer uma triagem neonatal para a AME, o que eu acho muito válido… Mas eu acredito que a gente só pode oferecer o diagnóstico pré-natal desde que todos tenham acesso ao tratamento. É muito cruel dizer para uma mãe ‘olha, o seu filho tem uma doença genética que tem tratamento, mas não podemos pagar’”.
Além das avaliações neonatais e testes genéticos, tratamentos assistidos com genes recessivos para casais em idade de reprodução, segundo Katz, teriam um custo bem menor e poderiam agir também como meio de prevenção.
Segundo o Ministério da Saúde, existem cerca de 8 mil tipos de doenças raras no mundo, incluindo a AME. Para ser considerada rara, a doença tem que atingir 65 a cada 100 mil pessoas. Estudos apontam que 80% das doenças raras decorrem de fatores genéticos e 20% estão atribuídas a causas ambientais, infecciosas e imunológicas.
“A gente não está nem falando da parte emocional, do sofrimento que é ter uma criança com uma doença dessa, mesmo que trate. É algo que afeta a criança para a vida toda”, diz Katz. “O governo teria que rever essa política atual, e tratar doenças como AME na prevenção. Uma vez que a gente está vendo que esses tratamentos têm custos exorbitantes.”
Blog do Florisvaldo – Informação Com Imparcialidade – 08/09/2020



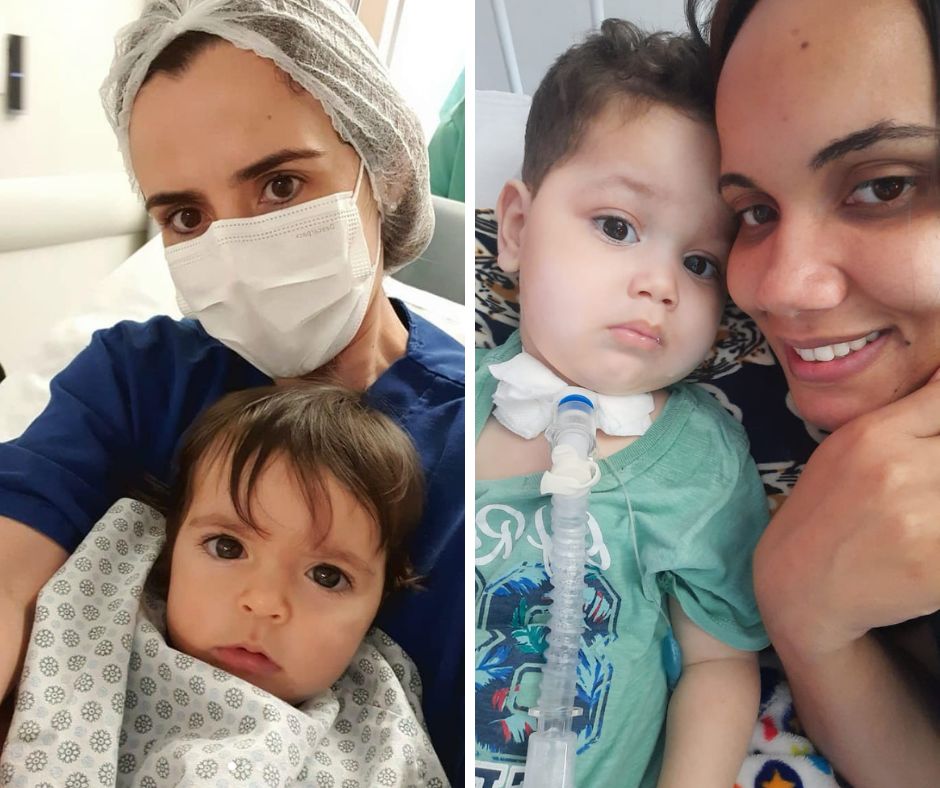



 – Arthur Ferreia Belo, de um ano e dez meses, e Kyara Lis, de um ano e um mês; ambos portadores da AME e correndo contra o tempo para conseguir o Zolgensma – ARQUIVO PESSOAL/MONTAGEM/HUFFPOST
– Arthur Ferreia Belo, de um ano e dez meses, e Kyara Lis, de um ano e um mês; ambos portadores da AME e correndo contra o tempo para conseguir o Zolgensma – ARQUIVO PESSOAL/MONTAGEM/HUFFPOST